Dermatitis atópica: Tratamientos
La dermatitis atópica, o eccema atópico, es una enfermedad inflamatoria crónica de la piel, no contagiosa.

DIA MUNDIAL DE LA DERMATITIS ATÓPICA
Queremos dar visibilidad a todos los pacientes que sufren esta enfermedad y sus síntomas invisibles a diario. Por eso queremos arrojar luz sobre la carga emocional de la dermatitis atópica en la vida de los pacientes a través de la paleta de colores. Porque mostrar los verdaderos colores de alguien significa mostrar toda su realidad: sin filtros.
Descubre "Los Verdaderos Colores de la Dermatitis Atópica", para explorar la carga emocional de esta condición a través de una vibrante paleta de colores.

Tratamiento
El tratamiento de la dermatitis atópica se centra en la práctica diaria del cuidado básico de la piel en sus fases más leves, además del uso de agentes antiinflamatorios tópicos, fototerapia e inmunomoduladores sistémicos si la enfermedad es moderada o grave. Los objetivos principales incluyen el tratamiento y la prevención de brotes y la reparación y mantenimiento de la barrera cutánea. El curso de la enfermedad es diferente para cada paciente con dermatitis atópica y, por lo tanto, los tratamientos deben individualizarse teniendo en cuenta tanto los factores individuales del paciente, como la edad o el cumplimiento terapéutico, así como los factores propios de la enfermedad, como la extensión, la distribución, la presentación de brotes agudos o de enfermedad crónica.
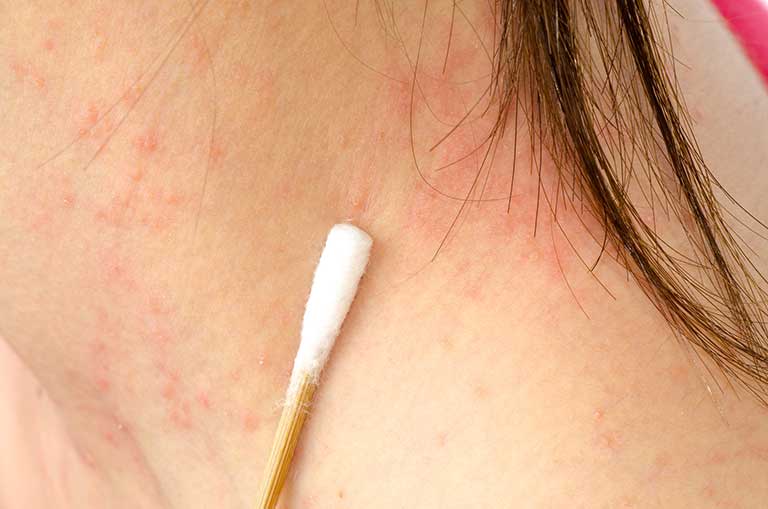
Para el tratamiento de la dermatitis atópica, existen varias medidas y diferentes agentes que se pueden considerar:
- Emolientes para piel seca.
- Terapia antiinflamatoria e inmunomoduladora tópica o sistémica para eczema / inflamación.
- Desinfectantes en caso de infección bacteriana.
A pesar de usar todos ellos, debido a la compleja fisiopatología del prurito atópico, el picor puede persistir, por lo que serán necesarias terapias antipruriginosas sintomáticas.

Tratamientos no farmacológicos
A. Tratamiento de la xerodermia (piel seca)
El cuidado diario general de la piel con dermatitis atópica incluye:
I. Emolientes
El uso de emolientes en el tratamiento de la dermatitis atópica es fundamental. Deben aplicarse varias veces al día y se ha demostrado que su uso regular reduce la necesidad de corticosteroides tópicos. La razón principal para el uso intensivo de un emoliente es su capacidad para aumentar la hidratación de la epidermis, principalmente al reducir la evaporación, ya que actúa como una capa oclusiva en la parte superior de la piel. Como tal, los emolientes no tienen un efecto directo en el curso del eccema. Sin embargo, mejoran la apariencia de la piel y reducen el prurito.
La elección del emoliente depende de cada paciente. En general, se recomienda usar una crema o ungüento espeso (con un alto contenido de grasa) para la piel más seca, mientras que las cremas y lociones con un mayor contenido de agua se usan solo para el eccema muy leve. Dichas cremas deben aplicarse varias veces al día debido a su rápida absorción. Es importante recomendar un emoliente sin perfume u otros alérgenos potenciales, ya que pueden provocar una sensibilización alérgica secundaria. Las personas con eccema crónico y seco se benefician de los preparados con alquitrán en forma de cremas y vendajes oclusivos.
II. Rutinas de baño y ducha
Bañarse o ducharse diariamente, durante unos 5-10 minutos, puede hidratar la piel y eliminar escamas, costras, irritantes y alérgenos, lo que puede ser útil para pacientes con dermatitis atópica. No obstante, dejar que el agua se evapore de la piel provocará una mayor pérdida de agua transepidérmica, por lo que se recomienda aplicar humectantes poco después de bañarse o ducharse para mantener la piel bien hidratada.
Si cualquier área de la piel está significativamente hinchada, se recomienda remojarla en agua corriente durante 20 minutos, y luego aplicar inmediatamente un tratamiento farmacológico antiinflamatorio, como corticoides tópicos (CT), sin secarlo con la toalla. Esta técnica se llama "Remojar y sellar", y puede mejorar la respuesta en casos en los que solo no es apropiado aplicar un antiinflamatorio tópico.
Se recomienda limitar el uso de limpiadores sin jabón que contenga pH bajo o neutro, o que sean hipoalergénicos o sin aroma.
III. Terapia de envoltura húmeda
La terapia de envoltura húmeda (TEH) es un método para reducir rápidamente la intensidad de la dermatitis atópica, y generalmente se usa tanto en pacientes ambulatorios como hospitalizados, para los brotes importantes de la enfermedad. En general, la técnica consiste en aplicar un agente tópico y cubrirlo con una primera capa húmeda de vendas tubulares, una gasa o un traje de algodón, seguido de una segunda capa externa seca. Cuando la enfermedad está muy extendida, se pueden aplicar dos capas de ropa no irritante de manera similar. La TEH parece ayudar con la oclusión del agente tópico aumentando su penetración, reduciendo la pérdida de agua y proporcionando una barrera física contra el rascado.
La envoltura se puede usar desde varias horas hasta 24 horas, dependiendo de la tolerabilidad por parte del paciente. En general, se sugiere usarlo durante varios días, aunque algunos estudios al respecto la mantuvieron hasta dos semanas.
IV. Fototerapia
Como la mayoría de los pacientes afectados por dermatitis atópica mejoran durante la temporada soleada de verano, la radiación UV artificial se emplea con frecuencia en el tratamiento de esta patología. La fototerapia puede mejorar e incluso eliminar la dermatitis; también puede disminuir la colonización bacteriana y reducir la fuerza y / o la cantidad de medicamentos antiinflamatorios tópicos necesarios, aunque los efectos beneficiosos varían de persona a persona.
Tratamientos farmacológicos
A. Terapia antiinflamatoria tópica
La eficacia de la terapia antiinflamatoria tópica depende de tres principios fundamentales: potencia suficiente, dosis suficiente y aplicación correcta. El tratamiento tópico siempre debe aplicarse sobre la piel hidratada, especialmente cuando se usan ungüentos. El emoliente debe aplicarse primero cuando es una crema, 15 minutos antes de que se aplique el antiinflamatorio tópico y cuando es una pomada, 15 minutos después.

I. Corticoides tópicos
El uso de corticoides tópicos (CT) antiinflamatorios puede mejorar o resolver los brotes agudos en cuestión de días. Los CT se usan en el tratamiento de la dermatitis atópica tanto en adultos como en niños, y son la base de la terapia antiinflamatoria. Actúan sobre una variedad de células inmunitarias, incluyendo linfocitos T, monocitos, macrófagos y células dendríticas, interfiriendo con el procesamiento del antígeno y suprimiendo la liberación de citocinas proinflamatorias. Por lo general, los CT se introducen en el régimen de tratamiento después de que las lesiones no respondan al buen cuidado de la piel y al uso regular de humectantes.
II. Inhibidores tópicos de la calcineurina
Los inhibidores tópicos de calcineurina (ITC) son una segunda línea de tratamiento para la dermatitis atópica moderada a severa. Los ITC Inhiben la activación de las células T dependientes de calcineurina, bloqueando la producción de citocinas proinflamatorias y mediadores de la reacción inflamatoria de la dermatitis atópica.
B. Agentes sistémicos
Los fármacos inmunomoduladores sistémicos son una opción común para el tratamiento de enfermedades inflamatorias crónicas y / o graves. Estos agentes están indicados y recomendados para la dermatitis atópica en pacientes en los que los tratamientos tópicos optimizados y / o la fototerapia no controlan adecuadamente la enfermedad, o cuando la calidad de vida se ve sustancialmente afectada.
C. Tratamiento de infecciones bacterianas
Aunque no se recomienda el uso de antibióticos sistémicos en el tratamiento de la dermatitis atópica no infectada, pueden administrarse en pacientes con evidencia clínica de infección bacteriana.
Bibliografía
- Eichenfield, L.F., Tom, W.L., Berger, T.G., Krol, A., Paller, A.S., Schwarzenberger, K., et al. Guidelines of care for the management of atopic dermatitis: section 2. Management and treatment of atopic dermatitis with topical therapies. J Am Acad Dermatol. 2014;71(1):116–32.
- Ring, J., Alomar, A., Bieber, T., Deleuran, M., Fink-Wagner, A., Gelmetti, C., Gieler, U., et al. Guidelines for treatment of atopic eczema (atopic dermatitis) Part I. JEADV. 2012;26:1045–1060.
- Ring, J., Alomar, A., Bieber, T., Deleuran, M., Fink-Wagner, A., Gelmetti, C., Gieler, U., et al. Guidelines for treatment of atopic eczema (atopic dermatitis) Part II. JEADV. 2012;26:1176–1193.

